微小残留病(MRD)是急性髓系白血病(AML)患者复发的主要原因,精准监测MRD对评估复发风险、优化治疗策略至关重要。
近年研究表明,联合使用流式MRD与分子MRD检测,能更全面、准确地识别高复发风险患者,提升AML治疗监测的可靠性。
一、两种MRD检测技术的特点
流式MRD与分子MRD检测原理不同,可相互补充。下表总结了常见的AML MRD检测技术及其特点¹:
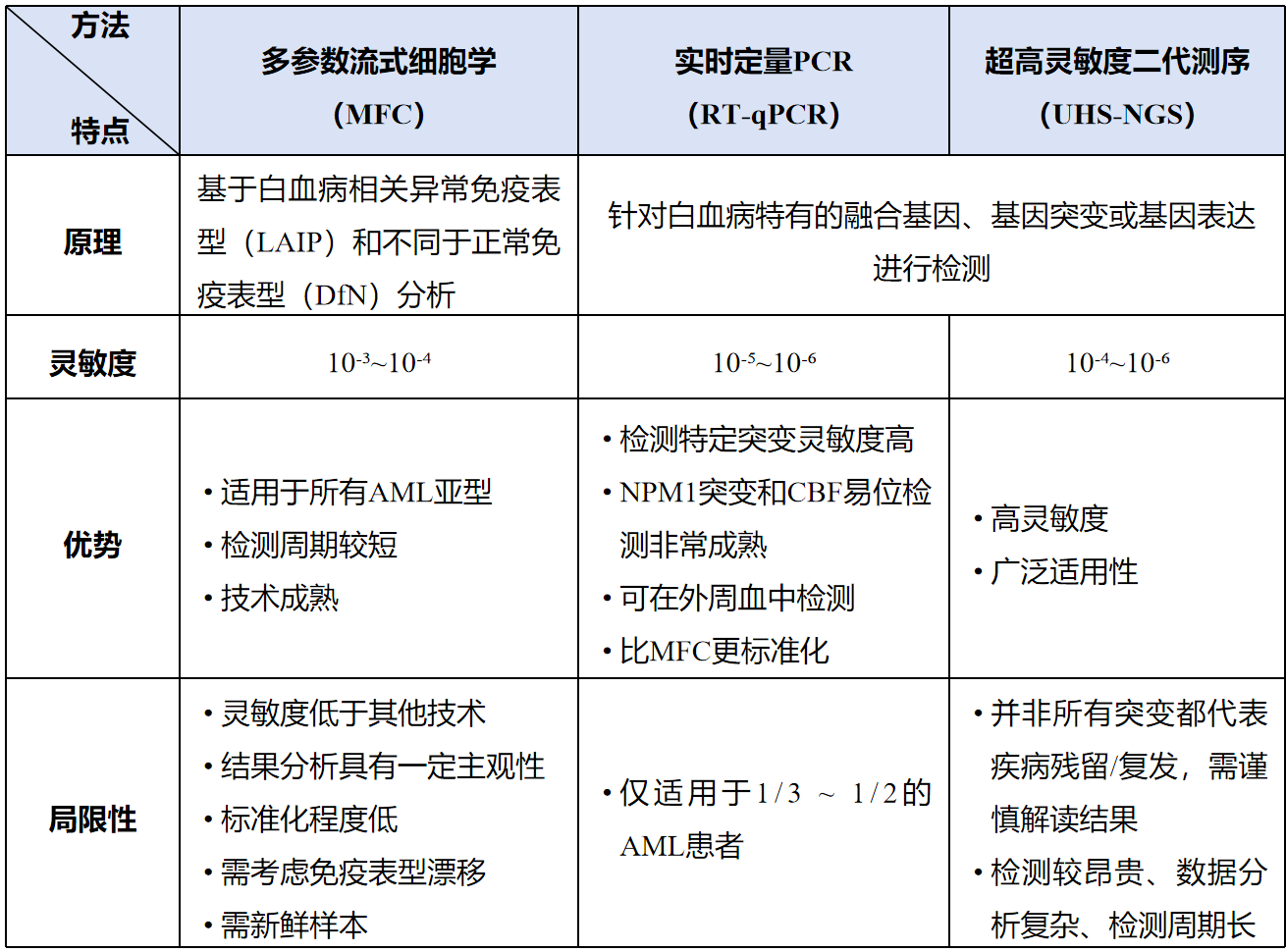
二、联合检测,风险分层更精准
单一技术因检测范围不足可能存在遗漏,两种技术联合使用可实现优势互补,获得更全面的结果。
1. 化疗后:双阴最安全,双阳风险高
对于接受常规化疗的AML患者,在诱导治疗和巩固治疗后进行MRD检测,可有效预测复发风险。
一项发表于Leukemia上的研究²对201例化疗后达形态学缓解的患者同时进行NGS和流式MRD检测,结果发现:
双阴组:复发风险最低,3年累计复发率仅18.7%
单阳组:复发风险是双阴组的3-4倍,3年累计复发率约41%
双阳组:复发风险最高,是双阴组的5.4倍,3年复发率高达52.5%
巩固治疗后的检测结果类似(图1),再次说明“双阴”患者复发风险更低。
.png)
图1. NGS和FCM联合检测诱导/巩固治疗后AML患者MRD评估复发风险结果
2. 移植后:联合监测能更早预警复发
对于接受造血干细胞移植的患者,移植后监测MRD对预后判断至关重要。 Journal of Translational Medicine的一项研究³对152例造血干细胞移植后的AML/MDS患者同时进行流式MRD与ddPCR检测(图2),发现:
双阴组:累计复发风险(CIR)最低,无复发生存期(RFS)和总生存期(OS)最长;
单阳组:CIR分别是双阴组的4.51倍和12.46倍,均显著升高;
双阳组:CIR最高,复发风险是双阴组的22.44倍,RFS和OS最差。
这说明,MRD联合检测能在复发征兆出现前发出预警。
.png)
图2. ddPCR和FCM联合检测allo-HSCT治疗后AML患者MRD评估复发风险结果
三、AML MRD检测的临床应用
1. 哪些患者建议同时接受两种MRD检测?
对于有条件的AML患者,尤其是预后中等/不良的高复发风险患者,建议同时接受流式和分子MRD检测。
2025年ELN MRD指南指出?:有明确基因突变(如FLT3-ITD、NPM1)者优先选择分子MRD检测(高灵敏NGS或qPCR),无明确靶点者采用流式检测,高复发风险患者可联合两种技术以提高检出率。
2. 两种MRD检测结果不一致时该如何解读?
分子MRD检测灵敏度(10-4~10-6)显著高于流式。研究显示,分子MRD阳性/流式MRD阴性的患者显著多于分子MRD阴性/流式MRD阳性的患者7。仅分子或流式MRD单阳也属高复发风险因素,可能提示疾病早期复发迹象。
3. NGS-MRD检出的低丰度阳性结果如何解读?
2025年ELN MRD指南将NGS-MRD阳性阈值从0.1%调至0.01%,突变频率>0.01%即判为阳性,提示治疗失败或高复发风险,应考虑调整治疗。
低于0.01%但高于检出限的结果定义为“低水平阳性”(Low-level positive),仍具有临床警示意义,建议4周后复查。
对于FLT3-ITD突变,推荐采用灵敏度≤0.01%高灵敏NGS检测,在任一时间点(两周期强化化疗后、allo-HCT前、巩固治疗后/allo-HCT后、随访期间)检出高于检出限的FLT3-ITD均判定为MRD阳性,提示治疗失败或高复发风险,需结合临床评估并干预。
4. MRD监测时机、方法和检测样本推荐
2025年ELN MRD指南依据ELN风险分层和突变状态,规范了MRD检测时机、方法与推荐标本,内容如下:
.png)
注:UHS-NGS:超高灵敏度二代测序;LAIP/DfN:白血病相关异常免疫表型/不同于正常表型;BM:骨髓;PB:外周血。
小结
AML的治疗已不再是“化疗-缓解-等待复发”的旧模式,而是进入了“精准监测-分层治疗-长期管理”的新阶段。流式MRD与分子MRD的联合应用,能精准识别潜伏的微小残留病灶,为患者定制个性化的治疗方案。
见康华美提供多种MRD检测项目
.png)
注:文中所有临床数据均来自文献,具体临床应用请遵循相关指南。
参考文献:
1. Nachmias B, Haran A, Yisraeli Salman M, et al. Measurable residual disease-guided therapy in acute myeloid leukaemia: Practical insights. Br J Haematol. 2025 Oct;207(4):1192-1212.
2. Patkar N, Kakirde C, Shaikh AF, etl. Clinical impact of panel-based error-corrected next generation sequencing versus flow cytometry to detect measurable residual disease (MRD) in acute myeloid leukemia (AML). Leukemia. 2021 May;35(5):1392-1404.
3. Chen W, Huang J, Zhao Y, etl. Measurable residual disease monitoring by ddPCR in the early posttransplant period complements the traditional MFC method to predict relapse after HSCT in AML/MDS: a multicenter retrospective study. J Transl Med. 2024 Apr 30;22(1):410.
4. Tsai CH, Tang JL, Tien FM, etl. Clinical implications of sequential MRD monitoring by NGS at 2 time points after chemotherapy in patients with AML. Blood Adv. 2021 May 25;5(10):2456-2466.
5. Gong B, Yang M, Qiu S, etl. Measurable residual disease recurrence as early warning of relapse in acute myeloid leukemia. Haematologica. 2025 Dec 1;110(12):2954-2964.
6. Cloos J, Valk PJM, Thiede C, et al. 2025 Update on MRD in Acute Myeloid Leukemia: A Consensus Document from the ELN-DAVID MRD Working Party. Blood. 2025 Dec 15:blood.2025031480.
7. Tsai CH, Tang JL, Tien FM, et al. Clinical implications of sequential MRD monitoring by NGS at 2 time points after chemotherapy in patients with AML. Blood Adv. 2021 May 25;5(10):2456-2466.
作者:陈斌